En este artículo vamos a explicar qué es la psoriasis, porque entender la enfermedad nos permite comprender mejor las herramientas que están a nuestro alcance y qué podemos hacer desde la alimentación, la suplementación y el estilo de vida.
La psoriasis es una enfermedad compleja que va mucho más allá de la piel. Además de las características descamaciones de la piel, en ocasiones la psoriasis se puede acompañar de un cuadro más general con fiebre, náuseas, malestar digestivo, cefalea o dolor de cabeza, insuficiencia cardíaca, afectación ósea…
Desde un punto de vista global de la medicina integrativa, hay mucho que podemos hacer en el tratamiento de la psoriasis para mejorar los síntomas y ralentizar su evolución.
Contenido
Qué es la psoriasis
La psoriasis se ha entendido durante mucho tiempo como una enfermedad causada por una alteración de las células de la capa más superficial de la piel que empiezan a multiplicarse sin control a un ritmo más acelerado del habitual.
Normalmente el denominado “turnover celular” de la piel es de 28 días de media. Este turnover es la transición que va desde que surge una célula en la capa más basal de la piel, hasta que alcanza la superficie y se descama. Sería algo así como la vida media de una célula cutánea.
Lo que sucede en la psoriasis es que esta transición de las células desde las capas más profundas de la piel a las más superficiales, está acelerado y sucede en menos días de la media habitual saludable. Y esto hace que surjan lesiones en la piel en distintas áreas en forma de gotas o más anchas, como placas de enrojecimiento con picor y descamación.
Cuando estas lesiones tienen un contenido de pus se denominan pústulas y evolucionan con la formación de costras. En otras ocasiones se pueden complicar con sobreinfecciones por hongos o bacterias.
De esta forma, lo que al principio se creyó que era consecuencia de anomalías de los queratinocitos, la investigación actual indica que es un proceso autoinmunitario estimulado por linfocitos T anormalmente activados (exceso de inflamación).
Cómo se manifiesta la psoriasis
Estas lesiones típicas de la psoriasis pueden aparecer en el cuero cabelludo; en zonas de apoyo como son los codos o las rodillas; en el tronco o zona lumbar; en la línea interglútea; en zonas de pliegues como pueden ser el ombligo, las ingles o las axilas; pueden aparecer también en las palmas de las manos o en las plantas de los pies y pueden comprometer las uñas, donde produce las denominadas lesiones ungueales.
En el 10% de las personas con psoriasis se produce también una afectación articular, típicamente de las articulaciones de las manos, de los dedos y de los pies.
Causas de la psoriasis
Son varias las causas que desencadenan el desarrollo de la psoriasis.
Una de estas causas es la genética: existe una asociación entre personas de la misma familia que tienen psoriasis, por lo que esta dolencia es más frecuente en personas cuyos progenitores ya tienen psoriasis.
Por otro lado encontramos diversos factores ambientales como los traumatismos, las infecciones, la hipocalcemia, el estrés, determinados fármacos o la alteración intestinal.
Por último, existen también otros factores como el exceso de peso y el consumo de alcohol y tabaco detrás del desarrollo de la psoriasis.
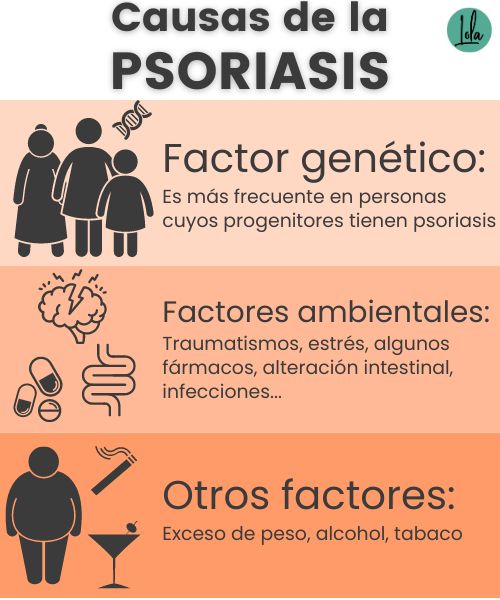
Todos estos factores causales lo que hacen no es tanto volver locos a los queratinocitos, las células de la capa superficial de la piel, sino que activan una inflamación exagerada que provoca una respuesta autoinmune frente a las células cutáneas.
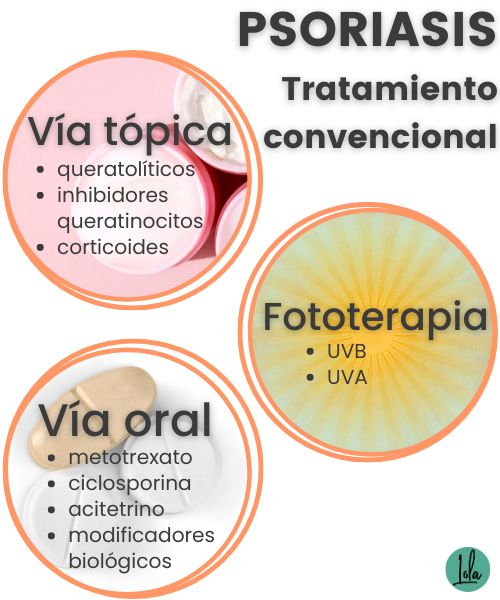
Tratamiento convencional para la psoriasis
El tratamiento convencional de la psoriasis incluye tres fases:
Fármacos por vía tópica
Entre los medicamentos de uso tópico más empleados encontramos:
- Los queratolíticos, una serie de medicamentos que lo que hacen es eliminar, o reducir, el espesor de las placas de psoriasis para así aportar mayor comodidad en la piel, reduciendo los síntomas. Aquí encontramos el ácido salicílico, la urea (al 40% como máximo) o los alfa-hidroxiácidos como el glicólico o el láctico.
- Los inhibidores de la multiplicación celular de los queratinocitos, como el alquitrán de hulla o la antracita.
- Los corticoides de uso tópico como la hidrocortisona.
Son fármacos muy útiles y eficaces pero que pueden tener efectos secundarios importantes, por lo que hay que utilizarlos con precaución.
Fototerapia
Se ha observado que las lesiones por psoriasis mejoran cuando se pasa más tiempo al aire libre y reciben más luz solar.
Por ello, en esta segunda fase del tratamiento convencional se emplea la luz ultravioleta de los dos tipos: ultravioleta B (UVB) y ultravioleta A (UVA).
- UVB. Se ha observado que la aplicación de esta radiación ultravioleta y específicamente de banda estrecha, detiene la multiplicación celular y consigue un efecto controlador de la inflamación.
- UVA. Requiere la aplicación previa de psoraleno, un fotosensibilizador que se une con el ADN y cuando se aplica la luz ultravioleta UVA detiene la multiplicación descontrolada de los queratinocitos.
Estos tratamientos son eficaces y consiguen una franca mejoría, pero tienen efectos secundarios que pueden ser importantes y hay que manejar con precaución.
Medicamentos por vía oral
Estos medicamentos actúan mediante el control de la multiplicación de las células, el control de la inflamación y la regulación de la actividad del sistema inmune.
- Metotrexato o metotrexate: Antagonista del ácido fólico, se emplea en casos de artritis psoriásica.
- Ciclosporina: Indicada para los casos más graves, como la psoriasis pustulosa.
- Acitetrino: Indicado para la psoriasis pustulosa.
- Modificadores biológicos de la respuesta inmune, que bloquean mensajes estimulantes de activación de linfocitos.
Toda esta tercera fase del tratamiento convencional tiene una característica en común: es más eficaz que las anteriores, pero más agresiva y con efectos secundarios que pueden ser muy graves, por lo que requiere un seguimiento muy estrecho por parte de los médicos para analizar distintos aspectos de la salud y de las funciones biológicas que se pueden ver afectadas.
Tratamiento integrativo para la psoriasis
De forma alternativa o complementaria al tratamiento convencional ya comentado, tenemos otras herramientas que pueden ayudar a potenciar el efecto positivo de los tratamientos desde un punto de vista global de la medicina integrativa.
Fitoterapia
Este método tiene menos efectos secundarios que los fármacos tradicionales y consiste en el empleo de extractos naturales con acciones farmacológicas.
De forma tópica encontramos:
- Capsaicina, extracto de guindilla que actúa agotando una molécula llamada sustancia P. Esta sustancia P es un neuropéptido, una molécula que libera las células del sistema nervioso que producen prurito, picor, irritación. La piel de las personas con psoriasis tiene unas concentraciones elevadas de esta sustancia P. Aplicando crema de capsaicina 4 veces al día durante 6 semanas se ha observado una mejoría global en las personas con psoriasis y una disminución del picor y la sensación dolorosa de las lesiones.
- Aloe vera. El uso de crema de aloe vera consigue reducir la irritación, la descamación y, a nivel microscópico, la infiltración, el paso de células del sistema inmune (linfocitos t) en las placas psoriásicas.
- Ácido glicirrínico del extracto de regaliz. Este ácido bloquea la enzima que degrada el cortisol en la piel a nivel local. Recordemos que el cortisol es la llamada hormona del estrés, que a nivel local consigue reducir la inflamación. El uso del ácido glicirrínico del extracto de regaliz tiene un efecto similar a la hidrocortisona de uso tópico del tratamiento convencional.
Y, de forma oral, encontramos el cardo mariano, que es capaz de controlar la proliferación celular y tiene un efecto inmunomodulador.
Si se está utilizando el tratamiento convencional con metotrexato, el cardo mariano protege especialmente al hígado de sus efectos secundarios.
Teniendo en cuenta que la silimarina del cardo mariano potencia la sensibilidad a la insulina, las personas con diabetes o en tratamiento con antidiabéticos orales deben controlar muy bien sus niveles de glucosa, porque el consumo simultáneo puede llevarles a una hipoglucemia reactiva.
Alimentación
Lo más indicado en caso de psoriasis es seguir una dieta antiinflamatoria y de bajo índice glucémico para mantener a raya ese exceso de inflamación que está en la base del desarrollo y la evolución de la enfermedad.
1.- Alimentos a evitar
Comencemos hablando de los alimentos que más favorecen el desarrollo de la psoriasis, y por ello, los que debemos evitar:
- Las harinas refinadas y en particular las que contienen gluten, azúcar y alimentos que contienen azúcar, lácteos (leche y derivados lácteos).
- Los aceites refinados por todo el exceso de inflamación y el daño celular que conlleva: aceite de girasol refinado, de maíz, canola, soja… e incluso el de oliva o el de lino muy procesados.
- El glutamato monosódico y todos los alimentos o sustancias procesadas, evitando así aditivos alimentarios.
- El alcohol y el tabaco.
- Un exceso de peso, porque la grasa almacenada libera citoquinas, moléculas que activan la inflamación y promueven la actividad de las células del sistema inmune que tienen que ver con el desarrollo de la psoriasis.
2.- Alimentos a potenciar
- Pescado azul de pequeño tamaño. Se ha visto una relación inversa entre el consumo de pescado azul y el desarrollo de psoriasis. Por este motivo es conveniente incluir alimentos ricos en omega 3 que combatan el exceso de producción de citoquinas proinflamatorias y reduzcan la concentración de otras moléculas como los leucotrienos, todas las cuales favorecen el desarrollo de picor, de eritema y la descamación.
Los omega 3 además tienen un efecto protector frente a los efectos secundarios de algunos de los medicamentos empleados en el tratamiento convencional, como la ciclosporina.
Sin embargo deben tenerse en cuenta algunos aspectos negativos del consumo de pescado azul. El de gran tamaño, como el atún o el pez espada, está muy contaminado, especialmente de metales pesados como mercurio o plomo. Por otro lado en el salmón de piscifactoría encontramos PCBs y en el pescado de agua dulce dioxinas.
Y por otro lado debe tenerse en cuenta también que los ácidos grasos omega 3 favorecen un estado más licuado de la sangre, reduciendo la presión arterial. Las personas que estén siendo tratadas con anticoagulantes o reductores de la presión arterial pueden ver potenciadas esas actividades, por lo que deben tomar ácidos grasos omega 3 con precaución.
3.- Antioxidantes
La piel refleja el estado interno de anti oxidación, por lo que es importante un buen aporte de antioxidantes en la dieta. Encontramos antioxidantes en alimentos ricos en:
- Vitamina E, como el aceite de girasol virgen extra.
- Vitamina C, como en los cítricos y en las verduras de hoja verde.
- Betacarotenos, como en las zanahorias o los tomates.
- Coenzima Q10, presente en alimentos de origen animal como el pescado azul que veíamos antes.
- Selenio, presente en los frutos secos o las semillas.
- Quercetina, presente en el té verde.
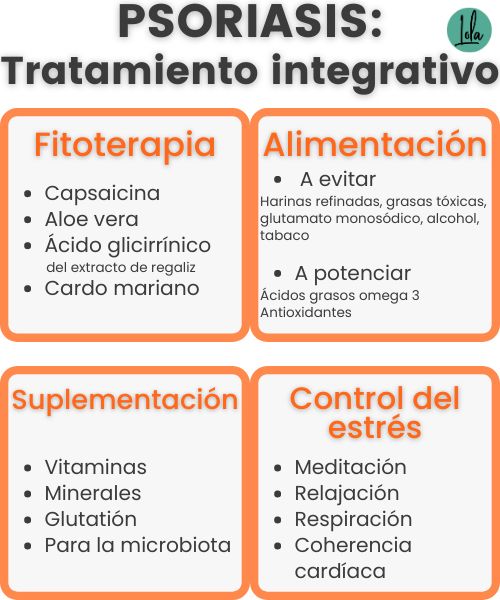
Suplementación
La suplementación es otro gran vértice en el tratamiento integrativo de la psoriasis.
- Vitaminas E y C.
- Antioxidantes.
- Minerales como el zinc y el cobre, el magnesio, el manganeso, el selenio.
- Vitamina D, la gran inmunomoduladora y controladora de la inflamación.
- Glutatión que favorece la depuración óptimas de toxinas.
- Suplementos para reparar la mucosa intestinal evitando o reduciendo la hiperpermeabilidad intestinal además de favorecer el equilibrio de la microbiota.
Cualquier suplementación debe estar supervisada por un profesional para que ponga o de las pautas adecuadas y a las dosis correctas para la persona según sus circunstancias y su situación.
Control del estrés
Por último, nos encontramos con el control del estrés como un aspecto muy importante en el tratamiento integral de la psoriasis.
La barrera epidérmica y su integridad se pierde cuando tenemos un exceso de estrés por distintos mecanismos que están involucrados en la activación de la inflamación y la desregulación de la respuesta inmune. Su control optimiza los resultados de cualquier tratamiento y mejora la evolución de la enfermedad.
Por ello es imprescindible el uso de técnicas mente-cuerpo que ayudan a reducir la sensación de estrés: meditación, relajación, respiración, coherencia cardíaca…
La psoriasis es mucho más que una enfermedad de la piel. La psoriasis puede afectar a otras partes de nuestro cuerpo e incluso al conjunto de nuestra salud, además de tocar otras áreas como puede ser la emocional y la relacional, que tienen tanto que ver con nuestro bienestar y nuestra calidad de vida.
El lado bueno es que hay mucho que se puede hacer para mejorar y aliviar la psoriasis, tanto desde un punto de vista tradicional como desde la medicina integrativa.
¿Qué te ha parecido este artículo? ¿Conocías estos tratamientos para la psoriasis?
Déjanos un comentario. Gracias.
Todos los contenidos ofrecidos por Ecommerce SDR, tales como artículos, podcasts y videos, tienen naturaleza meramente informativa y en ningún caso constituyen servicio médico o sanitario de ningún tipo ni sustituyen la consulta con un médico especialista, por lo que no deben ser aplicados sin la aprobación previa y supervisión de un médico o profesional de la salud especializado.






Buena Información…muchas Gracias